از جمعه ۳۱ شهریور ۱۳۵۹ به منطقه جنگی رفتیم و از همان روز جامعه پزشکی هرگز جنگ را رها نکرد؛ در کرونا هم با اینکه علم مقابله با آن وجود نداشت، پزشک ما بدون تجهیزات به ICU رفت و شهید شد؛ این وجهه از پزشک را وابستگی او به شغل پزشکی و مردم شکل میدهد؛ […]
از جمعه ۳۱ شهریور ۱۳۵۹ به منطقه جنگی رفتیم و از همان روز جامعه پزشکی هرگز جنگ را رها نکرد؛ در کرونا هم با اینکه علم مقابله با آن وجود نداشت، پزشک ما بدون تجهیزات به ICU رفت و شهید شد؛ این وجهه از پزشک را وابستگی او به شغل پزشکی و مردم شکل میدهد؛ حاکمیت باید آن را تقویت کند و از آن بهرهبرداری کند….
به گزارش ایسنا، به اذعان خودش، او «تنها پزشکی در ایران است که دو رشته فوق تخصصی را به دانشجویان آموزش میدهد؛ هم دانشجویان فلوشیپ فوق تخصصی جراحی سینه و هم جراحی سرطان»؛ حدودا سابقه نیم قرن طبابت دارد و به تنهایی بیشتر از هر جراح غربی، بیمار مبتلا به سرطان درمان میکند. سال گذشته نیز جزو یک درصد دانشمندان برتر جهان شناخته شد و اکنون نگران آن است آیا ۱۰ سال بعد هم جراح سرطان دیگری داریم که این سخن را بگوید؟
او که تجربه زیست در نقاط مختلفی از دنیا را دارد، معتقد است:« هیچ جای دنیا، این مملکت نمیشود؛ چراکه در سایر نقاط دنیا با هر سطحی از علم، دانش و آگاهی، بازهم درجه دوم محسوب میشوید و این خاصیت دنیای استکباری است.»
این فول پروفسور دانشگاه علوم پزشکی شهید بهشتی همچنین میگوید که« میخواهم همه فهم خود از حوزه سلامت را به عنوان وصیت اعلام کنم؛ ما باید سهم مردم از خرج سلامت را کاهش دهیم.» او همچنین معتقد است که «باید از جامعه پزشکی حمایت شود؛ در غیر این صورت راه فرار برایشان باز است، حتی اگر در کشور بمانند و یا مهاجرت کنند.»
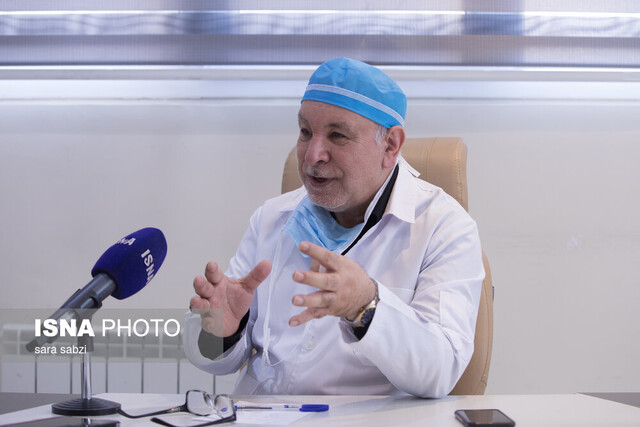
به مناسبت روز پزشک به دیدار پزشک و استاد پیشکسوتی رفتیم که حدود نیم قرن مرهم دردها و همدم روزهای سخت بیماران صعبالعلاجی بوده است که امیدشان بعد از خدا، به علم و تجربه و دستان شفابخش اوست؛ کسی که حالا با تمام تجربیاتی که کسب کرده معتقد است «سرطان» مخلوق هوشمندی است که هرگز از بین نمیرود…
پروفسور محمد اسماعیل اکبری در هجدهم شهریور سال ۱۳۲۹ در روز عیدقربان در شهرستان توییسرکان به دنیا آمده و در همان شهر تحصیلات ابتدایی و متوسطه را با رتبه اول به پایان رسانده و در مقطع دیپلم که آن زمان به شکل سراسری برگزار میشد، رتبه اول استان و رتبه دوم کشور را کسب کرد. پس از کسب دیپلم در سال ۱۳۴۷ وارد دانشکده پزشکی اصفهان شده و تا سال ۱۳۵۴ تحصیلاتش را در مقطع پزشکی عمومی ادامه داده و از آنجایی که عموی وی نیز در اصفهان زندگی میکرد و فرزندی هم نداشت، در اصفهان همراه خانواده وی مانده و به تحصیل ادامه داد.
پروفسور محمداسماعیل اکبری قبل از پیروزی انقلاب دوره سربازی را گذراند و با اتمام دوره سربازی بلافاصله دوره جراحی پزشکی را آغاز کرد. پس از آن نیز دورههای مختلف فلوشیپ و فوق تخصص را گذراند. اولین فوق تخصصی که مدرک آن را گرفت جراحی قفسه صدری (سینه) بود و پس از آن دوره کوتاه فلوشیپ از جراحی ترمیمی را گذراند. با اتمام این دورهها در کشورهای مختلف دورههای مختلف پزشکی را طی کرد. در ژاپن دوره آندوسکوپی و در انگلستان هم دورههای مرتبط با جراحی سرطان را گذراند و در نهایت هم به آمریکا رفت و در دانشگاه جانز هاپکینز فلوشیپ فوق تخصصی جراحی سرطان را طی کرد. پس از بازگشت به ایران هم به عنوان معلم و فول پروفسور دانشگاه علوم پزشکی شهید بهشتی در حال حاضر مشغول خدمت است و در همین راستا به ایسنا میگوید:« بنده تنها کسی هستم که در ایران، دو رشته فوق تخصصی را به دانشجویان آموزش میدهم و خداوند به شخص دیگری این جایگاه را نداده است که بابت این موضوع شاکر خداوند هستم؛ بنده هم دانشجویان فلوشیپ فوق تخصصی جراحی سینه و هم جراحی سرطان تربیت میکنم.»

او پنج فرزند دارد که همگی ازدواج کردهاند و تنها یکی از آنها وارد رشته پزشکی شده و متخصص زنان است که البته به گفته خودش، در مورد فرزندش اصراری برای ورود او به حرفه پزشکی نداشته و سایر فرزندانش نیز در رشتههای تغذیه، صنایع غذایی، دکتری اقتصاد سلامت و دکتری معماری تحصیل کردهاند».
انقلاب، جنگ و آغاز فصل جدید زندگی یک پزشک جوان
پروفسور محمداسماعیل اکبری که در طول دوران زندگی خود مناصب مختلفی را در حوزه سلامت عهدهدار بوده و در کنار آن چندین سال هم هست که ریاست مرکز تحقیقات سرطان دانشگاه علوم پزشکی شهید بهشتی را بر عهده دارد، در گفتوگویی تفصیلی با ایسنا درباره فعالیتهای خود در دوره هشت ساله دفاع مقدس، میگوید: بنده یکی از جوانترین مدیران جمهوری اسلامی ایران بودم که در ۲۹ سالگی مدیرعامل بهداری استان اصفهان شدم. پس از شروع به فعالیت، خیلی زود جنگ تحمیلی آغاز شد که به برنامه عملیاتی ما تبدیل شد. از روز اول جنگ تحمیلی در جبهه حضور یافتیم و تا سال پایانی جنگ مسئولیت داشتم. طبق گزارش سازمان محترم بسیج، ۳۳ ماه حضور فعال در جبهه داشتم که به نظر میرسد بیشترین زمانی بوده است که یک متخصص غیرمقیم در منطقه جنگی حضور داشته است.
مشاورعالی رئیس سازمان پدافند غیرعامل کشور در حوزه سلامت عمومی و جمعیت کشور، درباره سوابق اجرایی خود نیز توضیح میدهد: از یک روز قبل از پیروزی انقلاب یعنی ۲۱ بهمن ۱۳۵۷، سازمان منطقه بهداری استان اصفهان را اشغال کردیم و با پیروزی انقلاب همچنان مدیر آن مرکز ماندم و پس از آن هم به اشکال مختلف در ادارات دیگر مدیریت کردم. حدودا هشت سال در استان اصفهان فعال بودم به شکلی که اولین دانشگاه علومپزشکی کشور در این استان را تاسیس کردم و مدتی طولانی رئیس دانشگاه اصفهان بودم. در نهایت به تهران آمدم و بیش از هشت سال به شکلهای مختلف در حوزه معاونت وزارت بهداشت فعالیت کردم و پس از آن هم به عنوان مشاور وزیر بهداشت خدمت کردم.
پزشک بصیر؛ عاملی برای به فلاح رسیدن جامعه
او به عنوان یکی از چهرههای پیشکسوت جامعه پزشکی درباره شان و جایگاه پزشکان و راهکارهای بهبود روابط پزشک و بیمار، معتقد است: معمولا چند ساختار اجتماعی شامل حاکمیت، حکومت، تولیت و ملت را داریم و هر چهار ساختار باید این موضوع را که جامعه نیازمند چه فاکتورهایی است را متوجه باشد و از آن پشتیبانی کند اگر اتفاقی میبینید که درگیری و حرف زدن پیش میآید همه ناشی از این است که فهم اجرایی در برخی حوزههای مدیریتی نسبت به نیاز به ساختار پزشکی ضعیف است و در نقطهای که تقابل رخ میدهد، پزشک هم ممکن است به تقابل بیاید. بنده اینها را یک اتفاق بد دوطرفه میدانم. در این سو کمی بصیرت پزشک پایین است که بصیرت را هم از دانایی متفاوت میدانم، بصیر این نیست که بنده تنها علم جراحی داشته باشم، بلکه یعنی کل مشکلات مربوط به مردم و بیمار را درک کنم. در سوی دیگر هم گاهی حاکمیت به دلایل مختلف در تقابل با جامعه پزشکی میایستند. اما چه کسی موفق است؟ گاهی ممکن است هر گروه کلمات درستی بگویند اما گاهی هم چنین نمیشود.
این چهره پیشکسوت جامعه پزشکی، با بیان اینکه باید به نحوی با گروه پزشکی برخورد شود که خدایی نکرده اگر گروهی هم در بین آنها وجود دارند که بصیرت کافی ندارند، به راه راست بیایند، به سخنان و گلایه چند سال قبل مقام معظم رهبری از رسانهها و ساختارهایی که علیه پزشکان صحبت میکردند، اشاره کرد و گفت: باید بدانیم که اگر حرفه پزشکی در یک جامعه ضعیف شود، به مردم ظلم شده است؛ چون پزشکان افراد محوری پاسخگویی به نیاز مردم هستند و نباید اعتماد مردم نسبت به جامعه پزشکی کم شود. حتی اگر در مواردی پزشکی هم از راه خارج شده است باید او را هدایت کنیم و نباید اینگونه باشد که یک یا چند مورد را مصداقی کنیم تا علیه کل جامعه پزشکی اقداماتی انجام دهیم. بدون جامعه پزشکی نمیتوان حمایت خوبی از مردم به عمل آورد.
خط مقدم مبارزه با بیماریها از دفاع مقدس تا مقابله با کرونا
او با اشاره به بروز وقایعی همچون فراگیری ویروس کرونا در کشور، خاطرنشان میکند: در چنین شرایطی تنها گروهی که پاسخ مثبت میدهد و به خدمت میآید جامعه پزشکی است. از جمعه ۳۱ شهریور ۱۳۵۹ به منطقه جنگی رفتیم و از همان روز جامعه پزشکی هرگز جنگ را رها نکرد. در آن زمان با توجه به استراتژی که ما طراحی کردیم، حضور پزشک کار سختی بود. ما به پزشک نگفتیم در بیمارستان مقیم بماند تا مجروح را نزد او ببریم بلکه اعلام کردیم پزشک باید در خط مقدم حاضر باشد. در کرونا نیز چنین شد و زمانی که حتی علم مقابله با کرونا در جهان وجود نداشت پزشک ما بدون تجهیزات حفاظت فردی نظیر یک ماسک ساده به ICU رفت و بعد هم شهید شد. این وجهه از پزشک را وابستگی او به شغل پزشکی و مردم شکل میدهد که نباید آن را خراب کرد و حاکمیت باید از این شرایط بهرهبرداری کند.
رئیس مرکز تحقیقات سرطان دانشگاه علوم پزشکی شهید بهشتی، ادامه میدهد: بنده اکنون به تنهایی بیشتر از هر جراح غربی بیمار مبتلا به سرطان درمان میکنم، اما ۱۰ سال بعد هم باید پزشکی باشد که جای من بنشیند و این کار را انجام دهد. سال قبل جزو یک درصد دانشمندان برتر جهان شناخته شدم اما نگرانم که آیا ۱۰ سال بعد هم جراح سرطان دیگری داریم که این سخن را بگوید؟ امکانات ما یک دهم امکانات یک جراح در کشورهای غربی نیست اما ما توانستیم خدماتی دهیم که بالاتر از خدمات غربی باشد و این از اقدامات جامعه پزشکی است که لازم است برای تداوم آن توانمندی و رشد جامعه پزشکی را افزایش دهیم و نیاز آنها را برطرف کنیم. بسیار غصه میخورم وقتی در اتاق عمل مینشینم و میبینیم ۵۰ درصد نیروهای جوان ما نیستند؛ یعنی یا رفتهاند یا کاملا به بخش خصوصی روی آوردهاند. این اتفاقات نشان میدهد که حرمت جامعه پزشکی را درک نشده است که در این صورت مردم خیلی ضرر خواهند کرد. البته در کنار تمام موارد ذکر شده لازم است به همکاران پزشک خود هم توصیههایی داشته باشیم. همکارانم باید مطمئن باشند که اگر برای مردم کار کنند زندگی خودشان بهتر خواهد شد.
او با ذکر مثالی، بیان میکند: مرحوم «دکتر دوایی» چهره پیشکسوت پزشکی ایران زمانی که از دنیا رفتند به غیر از منزلی که در آن سکونت داشتند چیز دیگری نداشتند. ایشان ۶۰ سال سردمدار جراحی بودند و مردم دوستدار ایشان بودند. اما حکومت هم باید به نحوی این چهرههای گرانقدر جامعه پزشکی را تشویق کند. در سمت دیگر هم همکاران پزشک بنده باید بدانند دکتر دوایی شدن و رسیدن به چنین جایگاهی با داشتن پول زیاد ممکن نیست بلکه برای بزرگ شدن باید ایثار و بصیرت وجود داشته باشد؛ لذا همکاران ما باید عالمانه رفتار کنند و حاکمیت هم توجه کافی به این قشر داشته باشد.
لزوم قدرشناسی از جامعه پزشکی پس از بحران کرونا
رئیس انجمن علمی آموزش پزشکی ایران با اشاره به اینکه شادابی جامعه پزشکی حفظ نشده است، ادامه میدهد: پس از شیوع کرونا، ایثارگری جامعه پزشکی ارزشگذاری نشده است؛ هرچند که شاید سمیناری گذاشتند و اسمی از شهدای مدافع سلامت آوردند، اما خانواده این شهدا باید احساس امنیت اقتصادی هم داشته باشند که خیلی این اتفاقها نیفتاد. ما به سرعت فردی مانند دکتر حبیب الله پیروی را فراموش کردیم و نیامدیم بگوییم چگونه زندگی کرد که در نهایت با کرونا هم به شهادت رسید. از سوی دیگر جامعه پرستاری و پیراپزشکی که در کنار جامعه پزشکی فعال بودند هم باید قدر دانسته شوند. اگر این عزیزان نباشد ارائه خدمت پزشک هم ابتر میماند. به یاد دارم که در مورد استخدام این عزیزان صحبت شد و استخدامهای ۸۹ روزه انجام شد اما با ضعیف شدن کرونا همه را بیرون کردند و مجددا با افزایش شیوع کرونا دنبال پرستار گشتند.
چرا سهم سلامت از درآمد ناخالص ملی کم است؟
او با تاکید بر اینکه برای رفع چنین مشکلاتی نیازمند یک اتفاق ملی هستیم، میگوید: باید سهمی از GDP که درآمد ناخالص ملی است را به سلامت مردم اختصاص دهند. اگر خیلی بخواهیم دست بالا بگیریم نزدیک ۶.۸ درصد از GDP، سهم سلامت است که باید به ۱۰ درصد برسد. سلامت روز به روز در حال گران شدن است. دستگاهی که چندسال قبل ۱۰۰ میلیون تومان خریداری میشد امروز ۵ میلیارد تومان خریداری میشود؛ قبلا اگر همان دستگاه خراب میشد هزینه تعمیرش پنج میلیون تومان بود اما حالا ۵۰۰ میلیون باید هزینه تعمیر دستگاه را بپردازیم. بنده برای کار تحقیقاتی خود کیت مخصوص به قیمت ۱۰۰ هزارتومان میخریدم و حالا همان کیت را ۳ میلیون تومان میخرم. خب اگر میخواهیم رشد کنیم این هزینهها باید از جایی تامین شود. حکومت باید غصه این موارد را بخورد که شاخص این موضوع، سهم سلامت از GDP است. با رشد GDP و رسیدن آن به استانداردهای بینالمللی میتوان گفت به سلامت توجه شده است.
وی میافزاید: دروازههای غربی به روی نیروهای متخصص ما باز شده است و نیروی کار میخواهند. آنها به اشکال مختلف یک جوان عالم و متخصص ما را که در ایران برای آن سرمایهگذاری شده است را جذب میکنند. این رفتار نیازمند یک مدیریت قوی است که بتواند مولفههای لازم را جمعآوری کرده و به استناد این مولفهها تصمیمات لازم اتخاذ شود؛ لذا اگر شاخص ارزشگذاری میخواهیم باید بدانیم چند درصد از GDP به سلامت اختصاص داده شده است و این درصد در کدام قسمتها خرج میشود؟ نظامی تحت عنوان شبکه سلامت وجود دارد (خصوصی و دولتی) که در این نظام عدهای مانند پرستاران و … کنار پزشکان خدمت میکنند و باید بدانیم که لازم است همه نظام شبکه تقویت شود.
و اصولی که پزشکان باید رعایت کنند…
اکبری با توصیه به دانشجویان و جوانان حرفه پزشکی، تاکید کرد: چند اصل مهم در پزشکی وجود دارد که باید رعایت شود و در صورتی که رعایت نشود آن وقت سمت مقابل حق پیدا میکند که بگوید ما آدمهای مناسبی نیستیم. اولین موضوع عدالت در سلامت است؛ طبابت من نباید گروه خاصی را شامل شود. بنده به عنوان پزشک باید پاسخگوی نیاز کسانی باشم که نیازمند تخصصم هستند. در بُعد دوم موضوع هزینه اثربخشی مطرح میشود. بنده به عنوان پزشک حق ندارم هر کاری که دلم میخواهد برای افزایش دانش خودم با هزینه مردم و بیتالمال انجام دهم که متاسفانه این اتفاق در کشور رخ میدهد. بنده به عنوان پزشک حق ندارم این علم را نداشته باشم که ارزانسازی خدمات چگونه است. باعث خجالت است اگر که بگویم درحال حاضر در تشخیص سرطان اولیه پستان، بیش از ۶۰ درصد بیماران را تحت MRI قرار میدهیم در حالی که این عدد باید نزدیک ۰.۵ درصد باشد. بنابراین گلایههایی هم از همکارانم وجود دارد.
او ادامه میدهد: باید فهم بهتری از جامعه پزشکی وجود داشته باشد؛ درحالی که گاهی میبینیم انستیتوهای مسئول جامعه پزشکی هم به موضوعات جامع نگاه نمیکنند و یک طرفه موضوعات را رصد میکنند. در این شرایط سمت مقابل هم تقابل پیدا میکند که سبب متضرر شدن مردم و تضعیف جامعه پزشکی میشود. نمیتوان با جامعه پزشکی که از باهوشترین گروههای اجتماعی هستند برخورد بخشنامهای داشت.
مشکلات و مهاجرت پزشکان جوان؛ دغدغههای مهم نظام سلامت
اکبری درباره مشکلات پزشکان جوان، تصریح میکند: کمتر از دو ماه قبل همکاران جوان نزد من آمدند تا گلایههایی را مطرح کنند اما از آنجایی که نگران بنده بودند و میدانستند غصه میخورم خیلی موضوع را شرح ندادند که از این بابت هم خجالت کشیدم. اما عدم طرح کامل مشکل به معنای رفع مشکل نیست. گروههای جوان باید بدانند که هیچ جای دنیا، این مملکت نمیشود. من در نقاط مختلف دنیا زندگی کردهام و باید به جوانترها بگوییم در سایر نقاط دنیا با هر سطحی از علم، دانش و آگاهی، بازهم درجه دوم محسوب میشوید و این خاصیت دنیای استکباری است. دلم میخواهد که جوانان عمیقتر به موضوعات نگاه کنند و حتی تلخیها را بشنوند اگر مشکلات حل نشد آنها بیشتر غصه مشکلات مردم را بخورند تا یک عزم و شعوری برای برطرف شدن مشکلات شکل گیرد نه این که آنها هم به تقابل بیفتند.
وی میافزاید: ما شکل دیگری کار میکردیم. شبها کشیک میدادیم و روزها هم کار میکردیم؛ بعد آن زمان قرار بود پنج هزار تومان پول بگیرم که آن را هم پرداخت نکردند و مجانی کار کردیم. حال نمیگویم نیروی جوان بیاید و رایگان کار کند، اما ذهنیت هم مهم است. من پولدار نیستم ولی اتفاقی هم نیفتاده است، من هم به اندازه خودم کسب درآمد کردم. اختلاف باید به شکل دیگری برطرف شود و یک طبیب باید بداند که سنگ زیرین آسیاب است. ما در سختترین شرایط مردم با آنها روبرو میشویم و در این نقطه دیگر مهم نیست بیمار پولدار است یا فقیر. بیمار وقتی دستش از همه جا کوتاه است نزد ما میآید، آن وقت ما حق داریم پاسخگویی درستی به او نداشته و بر صندلی بلند بنشینیم؟ من به عنوان پزشک باید به بیمار احساس امنیت بدهم. طبابت بدون ایثار و گذشت امکانپذیر نیست.
او با اشاره به اینکه میخواهم همه فهم خود از حوزه سلامت را به عنوان وصیت اعلام کنم، خاطرنشان میکند: ما باید سهم مردم از خرج سلامت را کاهش دهیم. باید بسیار علمی کار کنیم و مردم باید خدمت موثر دریافت کنند که اگر چنین نشود به مردم ظلم کردهایم. در سمت دیگر نباید فراموش کنیم که باید از جامعه پزشکی حمایت شود؛ در غیر این صورت راه فرار برایشان باز است حتی اگر در کشور بمانند و یا مهاجرت کنند.
حقوقی که کفاف زندگی پزشکان جوان را نمیدهد
وی میگوید: میشنویم که پزشکان جوان اعلام می کنند حقوقی که در دوره رزیدنتی دریافت میکنند، کم است. رزیدنت پزشک جوانی است که پولی هم درنیاورده و گاهی مثلا با ۴۰ سال سن و یک یا دو فرزند نمیتواند از پس پرداخت اجاره خانه برآید. در حرفه پزشکی تازه از ۴۰ سالگی به بعد شاید فرد بتواند از پس هزینههایش بربیاید ولی تا قبل از آن باید خرج کند. حال تصور کنید که بخواهد اتاقی برای زندگی اجاره کند و میشنود که ۱۰۰ میلیون پول پیش با ۱۱ میلیون اجاره ماهانه باید پرداخت کند آنوقت ما سه میلیون و ۵۰۰ هزارتومان به او حقوق میدادیم که پس از تاکید اخیر مقام معظم رهبری مقداری حقوق پزشکان جوان بیشتر شد اما بازهم پاسخگوی نیازشان نیست. در همه جای دنیا به رزیدنت جا و مکان میدهند و از او کار میخواهند اما ما ۵ یا ۶ میلیون به او حقوق میدهیم که برود خانهای با قیمت بالا اجاره کند. اگر پدر این جوان از او حمایت نکند از کجا باید هزینههای زندگیاش را تامین کند؟

عدم استقبال از ظرفیت رزیدنتی به دلیل مشکلات مالی
او در ادامه اظهار میکند: این اتفاقها و عدم حمایتها رخ میدهد بعد میبینیم ظرفیت فلوشیپ و فوق تخصص خالی مانده است و کسی دوست ندارد وارد تخصص شود، چون پول ندارد جواب زن و بچهاش را بدهد. اگر واقعیات را نبینیم، بالاترین سطح علمی کشور را از دست میدهیم و این جفا به مردم است. وقتی ظرفیت پذیرش فلوشیپ من ۵ نفر است اما ۴ نفر میآیند یعنی یک نفر سرمایه انسانی برای مردم کمتر تربیت میشود. فلان گروه پزشکی اعلام میکند که تمام ظرفیت رزیدنتیاش رفتهاند و در پاسخ به چرای ما میگویند چون باید پاسخگوی نیاز زندگی و خانوادهشان میبودند. آنوقت در این شرایط به جوانان میگوییم ازدواج کنید و بچهدار شوید تا این مشکل اجتماعی واقعی جمعیت را برطرف کنیم. باید حواسمان باشد که نیاز داریم گروهی را تربیت کنیم و به جامعه بفرستیم و عدم توجه ما به مشکلات آنها سبب کاهش تربیت این نیروهای متخصص شده و بسیاری از ظرفیتهای تربیت متخصص ما خالی میماند. این خالی ماندن ظرفیت تربیت متخصصان جفا بر مردم است.
این استاد دانشگاه علوم پزشکی شهید بهشتی بیان میکند: ما معضل پزشکی را کشف کردهایم که مثلا برای تخصص نمیآیند، یا پس از اتمام طرح در مناطق محروم ساکن نمیمانند و… اما راهکارمان چه بوده است؟ بنده قبل از پیروزی انقلاب فارغالتحصیل شدم و به منطقه محرومی در خوزستان رفتم. اگر سه سال آنجا خدمت میکردم میتوانستم با درآمدم در تهران خانه و ماشین بخرم و میتوانستم وسایل زندگیام را با وجهی که دوره طرح و سربازیام میگرفتم تهیه کنم اما الان رزیدنت نمیتواند کرایه خانهاش را هم بدهد، گاهی زن و فرزندش را به منزل پدرخانمش میفرستد و خودش هم تنهایی به شهر محل تحصیلش میرود. ما هم آن زمان با آن شیوه گذراندن طرح ثروتمند نشدیم، اما اصلا به فکر مشکلات اینچنینی نبودیم چون شرایط به نحو دیگری بود.
افزایش ظرفیت پزشکی راهکار رفع مشکلات نیست
این چهره پیشکسوت پزشکی درباره افزایش ظرفیت رشته پزشکی عمومی، معتقد است: اینکه مشکلی را بشناسیم و با روشی آسان بخواهیم آن را برطرف کنیم، کاملا غلط است. انگلیسیها یک ضرب المثلی دارند که میگوید اگر یک مسئله پیچیده را با راه حل آسان حل کردید، آینده به شما خواهد گفت که این کار غلط بوده است. درمورد افزایش ظرفیتها فکر کردند که میتواند راه حل رفع مشکلاتی باشد که به دلیل مشکلات پزشکان جوان پیش آمده در حالی که چنین نیست. بنده شخصا با افزایش ظرفیت رشته پزشکی موافقم اما نوع و شیوه اتخاذ این راهکار مهم است. بنده رئیس دانشگاه اصفهان بودم و در سال ۱۳۶۴ ظرفیت ۱۰۰ نفره رشته پزشکی را به ۶۰۰ نفر رساندم که بعد هم سازمان سنجش به من ۸۰۰ دانشجو داد. من تا همین دو سال قبل هم این دانشجویان را دنبال میکردم تا زمانیکه متخصص و فوق تخصص شدند و همه نشان دادند که یک سر و گردن بالاتر از گروه مشابه هستند. مانیتورینگ پزشکان تربیت شده باید توسط حاکمیت هم انجام شود. اگر پزشکِ طرحی نمیتواند خانه اجاره کند حاکمیت باید امکانات زندگی مناسب در اختیار او بگذارد.

این فوق تخصص جراحی غدد و سرطان، میگوید: ما یک ساختار فرهنگی درست کردیم که پزشکی را در برج عاج گذاشتیم و گفتیم که این مهمترین شغلی است که میتوانید انتخاب کنید و تمام فرزندان خود را به این سمت هدایت میکنیم تا جایی که گاهی خانواده از نان خود کم میکند که فرزند درس بخواند و کلاس برود. درصدی از بچهها میتوانند به این برج عاجی که ما ساختهایم، برسند؛ اما اگر مراقبت نکنیم این برج بر سر مردم خراب میشود. قرار است نیازی از مردم پاسخ دهیم اما باید بدانیم اگر یک نفر رزیدنت خودکشی کرد من نباید شب خوابم ببرد. درست است که در آن لحظه حتما یک اشکال روانی پیش آمده است که این اتفاق رخ داده اما با چه پیشفرضی این رزیدنت چنین کاری کرده است؟ رفع این مشکل نیازمند یک کار عمیق و گوش کردن به حرف دلسوزان عالم است. این یک خواهش از نظام مدیریتی است. از طرف دیگر به پزشکان جوان میگویم که پزشکی را یک شغل درآمدساز برای حل مشکلات دنیوی قلمداد نکنند. باید یک رابطه ویژه بین بیمار و پزشک برقرار باشد که حتی بخواهد بیماری را درمان کند. بیمار و پزشک باید یکدیگر را دوست داشته باشند و این حالت با ایثار و گذشت دست یافتنی است.
چرا پزشکان در مناطق محروم نمیمانند؟
او ادامه میدهد: افزایش ظرفیت پزشکی کار درستی است اما این روشی که اتخاذ کردند کار بسیار غلطی بود. طبابت و پزشکی در حال تغییر است. کمتر از ۱۰ سال دیگر ۹۰ درصد کارهای ما با یک موبایل انجام خواهد شد. حتی ممکن است پزشک شما از کیلومترها دورتر با شما تماس بگیرد و پس از رصد پرونده پزشکی شما ویزیت را انجام دهد. ما این روش را هم پِی نگرفتهایم و روش آموزشی ما برای ۴۰ سال قبل و فیزیکی است. جامعه نگری طبابت را تعطیل کردهایم و تنها به بیمارستان تمرکز کردهایم. نگاهی که در حال حاضر به افزایش ظرفیتها وجود دارد حل مشکل نخواهد کرد زیرا نگاهی ضعیف و غیر علمی است. فرض کنید به زور یک دندانپزشک را به شهر کوچک ببرید تا طرحش را بگذراند اما اگر امکانات رفاهی درستی برای او فراهم نکنید او آنجا نخواهد ماند و به این ترتیب هر ظرفیتی هم که اضافه شود با اتمام طرح به شهرهای بزرگ باز میگردند.
افزایش مهارت پزشکان ایرانی پس از پیروزی انقلاب
اکبری درباره مهارت پزشکان ایرانی، میگوید: در سالهای اول بعد از انقلاب سالانه بیش از ۳۰ هزارنفر برای درمان به خارج از کشور میرفتند که ۳۰۰۰ نفر از آنها حداقل مورد تایید ساختارهای مدیریتی ما بودند و میگفتیم باید به خارج از کشور بروند و برای این کار هم ارز به آنها میدادیم. این آمار اکنون نه تنها به صفر رسیده است بلکه مهاجرت وارونه اتفاق افتاده است و بیماران از خارج از کشور برای درمان به ایران میآیند. بنده سالانه بالاتر ۲۰۰ نفر خارجی را در ایران عمل میکنم اما در این زمینه هم ساختار منسجمی نداریم و دولت از این اعمال سودی نمیبرد. اکنون در حوزه پزشکی نسبت به اوایل انقلاب وضعیت بسیار بهتری داریم اما یک خطر وجود دارد که آنهم این است که پزشکی بسیار به سمت تکنیکال و گران شدن پیش میرود.
گسترش علم تجاری به نفع مردم نیست
او توضیح میدهد: علمی به نام Health Technology Assessment وجود دارد که باید بگوید آیا استفاده از این تکنولوژی جدید برای مردم ضروری است؟ این قدرت پزشک را میرساند که بتواند علم مفید را از علم تجاری تفکیک کند تا علم مفید برای مردم فراهم شود. من از این بابت کمی نگران هستم که چون بازار تجاری رونق دارد علم غیر مفید بیشتر وارد کشور شود و جای علم مفید را بگیرد. علم مفید به مردم فایده میرساند اما علم تجاری می تواند مردم را گول بزند. ما این قدرت را داریم که همه بیماریها را در کشور درمان کنیم اما نگرانیهایی هم دارم که مثلا آیا ۱۰ سال دیگر میتوانیم با یک موبایل خیلی از اقدامات را انجام دهیم؟ در این زمینه هنوز ضعیف هستیم در حالیکه فهم از تکنیک بسیار مهمتر است. تکنیک این است که بدانم هنگام جراحی چگونه چاقو را حرکت دهم اما فهم این است که بدانم چگونه میتوانم یک بیمار مبتلا به سرطان را نجات دهم.
پزشک بازنشسته نمیشود
اکبری در پاسخ به این سوال که آیا پزشکی سنی برای بازنشستگی دارد؟ میگوید: هر فنی در دورههای خدمتی جایگاه متفاوتی دارد. روزگاری بنده میتوانستم تمام شب را بیدار بمانم و کار کنم و صبح باز هم به کار و تحصیل بپردازم و زمان خوابم را در ۲۴ ساعت شبانهروز گم میکردم و اغلب ساعتهای خوابم بر برانکاردهای اتاق عمل بود اما الان که علم و تجربه بیشتری نسبت به جوانیام دارم، آیا میتوانم با همان روند کار کنم؟ اگر یک شب کمتر از ۵ ساعت بخوابم صبح نمیتوانم به درستی کار کنم. دنیا برای این شرایط و پزشکان پا به سن گذاشته، تعاریف مختلفی ارائه داده است. سه گروه تعیین شده است. اگر جوان هستی و توان کار کردن فیزیکی داری، یا یک پروفسور هستی یعنی کار فیزیکی انجام میدهی و در کنار یک استاد هستی که ۲۴ ساعت باید کار فیزیکی پزشکی انجام دهی. اینکه میگویند به رزیدنتها جفا میشود که آنها را یک شب درمیان کشیک میگذارید را قبول ندارم. این پزشک باید بلد باشد ۳۶ ساعت نخوابد و در آن شرایط هم درست خدمت دهد که این کار هم تمرین میخواهد؛ بنابراین انسانهای ضعیف نمیتوانند طبیب خوبی شوند.

او ادامه میدهد: یک پروفسور تا زمانی که میتواند کار فیزیکی کند، فعال است اما از زمانی که فیزیک بدنیاش اجازه کار کردن به او نداد تازه شروع به انتشار تجربیات و علمش در قالب سخنرانی، کتاب و مقاله میکند. در مرحلهای که حتی نتواند سخنرانی کرده یا کتاب تالیف کند، تبدیل به مشاور میشود. در دانشگاه جانز هاپکینز شاهد حضور کسانی بودم که به زور با ویلچر آنها را به دانشگاه میآوردند و هنوز مشاور بیمارستان بودند. اما ما این سرمایه یک پروفسور را درک نمیکنیم. یک روز صبح رئیس دانشگاه بیدار میشود و با یک نامه او را بازنشسته میکند و یک سرمایه بزرگ را کنار میگذارد. یک جوان سی و چندساله جای این پروفسور میگذارد که خوب کار میکند اما معلوم است که این جوان به اندازه آن پروفسور بارِ علمی ندارد.
پروفسور اکبری در پایان صحبتهایش میگوید: سرمایه یک دانشگاه علوم پزشکی به وجود پزشکان بزرگش است. این مقام علمی باید یافتهها و درکیات علمی خود را به یک جوان منتقل کند. اگر این کار را نکنیم پذیرش بیماران با بیماریهای سخت از سوی پزشکان کمتر میشود و پزشک سراغ اقدامات درمانی آسانتر میرود.